Всемирный день почки
Календарь медицинских дат
 С 2006 года во всем мире второй четверг марта официально считается Всемирным днем почки.
С 2006 года во всем мире второй четверг марта официально считается Всемирным днем почки.
Он отмечается по инициативе Международного общества нефрологов и Международного сообщества нефрологических федераций с целью повышения знаний политиков, врачей, общественных деятелей и населения в целом о функциях почек, болезнях, связанных с нарушениями в их работе, а также о профилактике и лечении этих заболеваний и проблемах людей, живущих с этими заболеваниями. В последние годы к сообществу нефрологов присоединились и другие медицинские работники, понимая необходимость повышения осведомленности о заболеваниях почек среди врачей, и важность проведения кампании по информированию общественности о проблеме болезней почек.
В 2020 году Всемирный День почки проводиться под девизом «Здоровые почки - у всех и везде: от профилактики и выявления до равного доступа к медицинской помощи».
В кампании 2020 года подчеркивается следующее: важное значение имеют профилактические мероприятия, направленные на предотвращение возникновения и прогрессирования заболевания почек .

Согласно оценкам, 850 миллионов человек во всем мире имеют заболевания почек, вызванные различными причинами. Хроническая болезнь почек (ХБП) вызывает по крайней мере 2,4 миллиона смертей в год и в настоящее время является 6-й наиболее быстро растущей причиной смерти , а острое Почечное Повреждение (ОПП), являющееся одной из важных причин последующего развития ХБП, поражает 13 миллионов человек во всем мире.Кроме того, ХБП и ОПП являются важными факторами роста заболеваемости и смертности от других заболеваний и факторов риска, включая сердечно-сосудистые заболевания, диабет, гипертонию, ожирение, а также такие инфекции, как ВИЧ, малярия, туберкулез и гепатит. Кроме того, ХБП и ОПП у детей не только приводят к существенной заболеваемости и смертности в детском возрасте, но и приводят к медицинским проблемам за пределами детства. Несмотря на растущее бремя заболеваний почек во всем мире, диспропорции и неравенство в отношении здоровья почек по-прежнему широко распространены. Здоровье почек для всех во всем мире требует всеобщего охвата услугами здравоохранения (UHC) для профилактики и раннего лечения заболеваний почек.
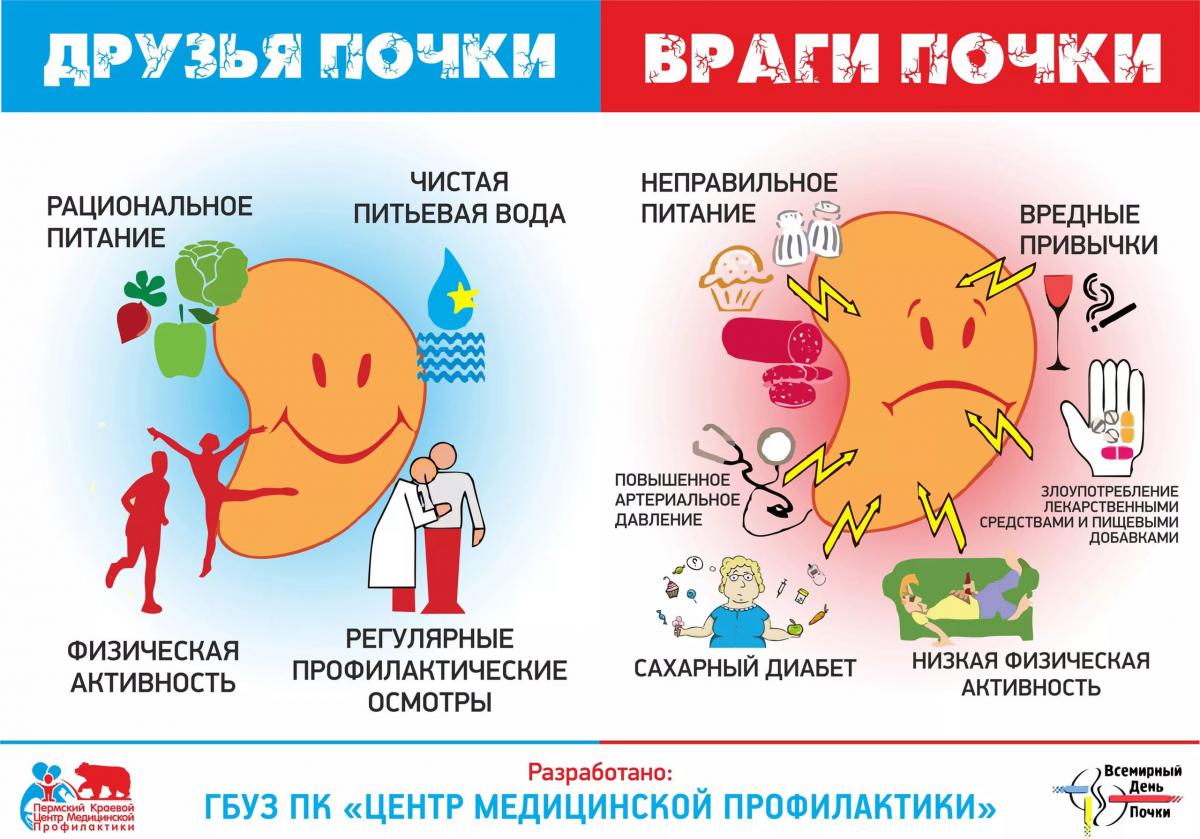
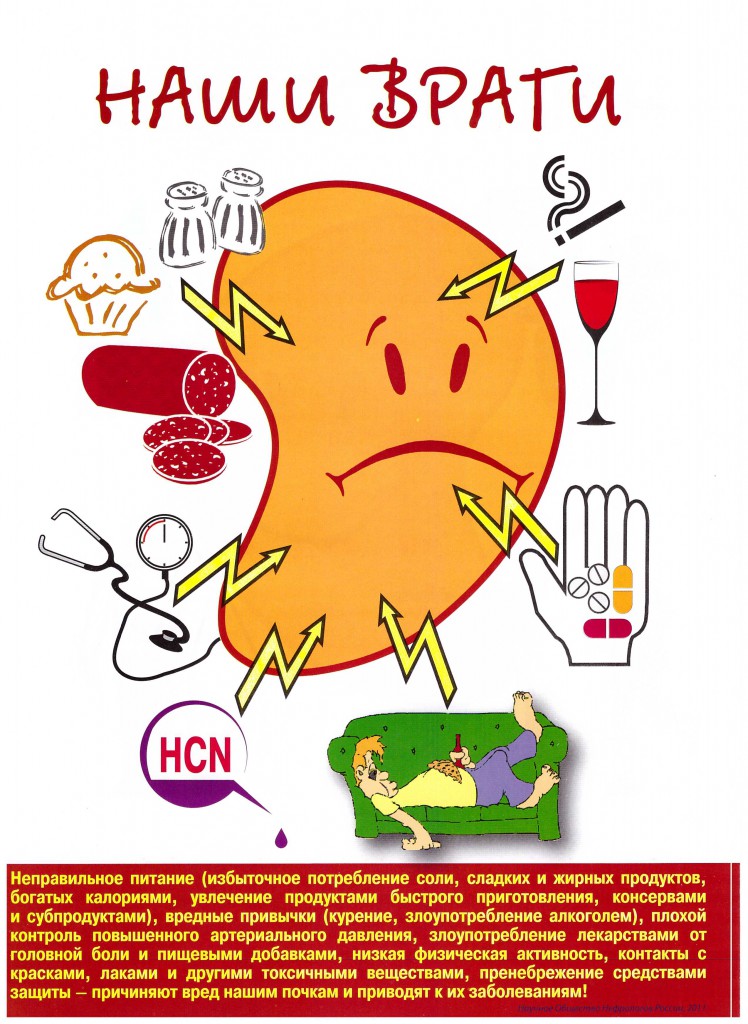
Вместе с этим следует помнить, что распространенность таких основных поведенческих факторов риска заболеваний почек, как нерациональное питание, избыточная масса тела и низкая физическая активность, примерно одинакова среди женщин и мужчин.
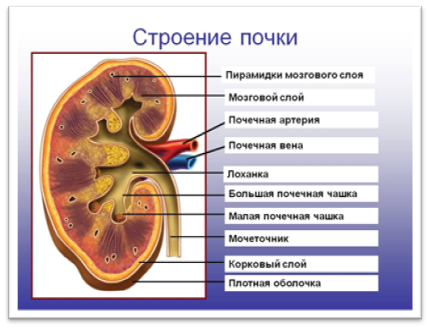
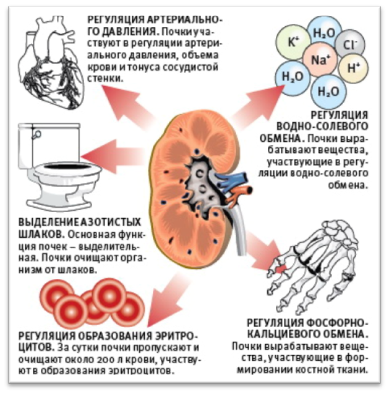
Почки регулируют объем жидкости в организме и фильтруют кровь, поступающую в них по почечным артериям.
Почки обильно снабжаются кровью, при этом в течение суток через них протекает примерно 230 л крови.
Фильтруя кровь, они удаляют из нее ненужные и вредные вещества, которые затем выводятся наружу через уретру в составе мочи.
Функции почек
Среди заболеваний мочевыделительной системы наиболее часто встречаются воспаления, в частности, воспаление почки /нефрит/, почки и почечной лоханки /пиелонефрит/, мочевого пузыря /цистит/ и мочеиспускательного канала /уретрит/. У мужчин преобладает воспаление мочеиспускательного канала, у женщин — мочевого пузыря и почки.
К неблагоприятным факторам, способствующим развитию воспаления в почке и почечной лоханке, относят переутомление, переохлаждение, истощение, снижение защитных сил организма, гиповитаминозы, заболевания половой и мочевыделительной системы.
 Что такое Хроническая Болезнь Почек? - это понятие, объединяющее всех больных с сохраняющимися в течение 3 и более месяцев признаками повреждения почек по данным лабораторных и инструментальных исследований и/или снижением их функции.
Что такое Хроническая Болезнь Почек? - это понятие, объединяющее всех больных с сохраняющимися в течение 3 и более месяцев признаками повреждения почек по данным лабораторных и инструментальных исследований и/или снижением их функции.
Прогрессирование ХБП приводит к резкому ухудшению качества жизни, а в терминальной стадии - к необходимости применения дорогостоящих методов заместительной терапии - диализа и пересадки почки. Число больных, получающих лечение диализом, по всему миру составляет около 2 млн. человек, и это число ежегодно увеличивается на 7-8%.
Концепция ХБП была сформулирована в 2002 г. экспертами Национального почечного фонда США и вскоре получила признание всего медицинского сообщества, в том числе в России. Понятие ХБП пришло на смену термину «хроническая почечная недостаточность», который не имел единых общепризнанных критериев диагностики и классификации, что приводило к разночтениям и затрудняло выработку универсальных подходов к лечению. Концепция ХБП переносит акцент с терминальной на ранние стадии заболеваний почек и в наибольшей степени удовлетворяет задачам нефропротективной стратегии и нефропрофилактики.
Медико-социальная значимость ХБП определяется ее высокой распространенностью – по разным оценкам заболевание выявляется у 15% населения. Распространенность ХБП в мире довольно широко различается. Заболевание выявляется с частотой от 6,8% в Западной Европе (Испания) до 15,9% в Восточной Европе (Польша), в США – в диапазоне от 10 до 17% в различных этнических группах, в Японии – более чем в 20% популяции. Число больных, получающих лечение диализом, по всему миру составляет около 2,5 млн. человек, и это число ежегодно увеличивается на 7-8%.
Сегодня более 15 миллионов россиян страдают различными заболеваниями почек. Около 20000 россиян получают лечение диализом, что составляет 142 пациента на 1 миллион населения. Это примерно в 2 раза ниже среднемирового показателя, в 3-7 раз ниже, чем в Европе и 10 раз меньше, чем в США. При этом возможности нефропротективной стратегии, направленной на предотвращение или отдаление развития терминальной почечной недостаточности, в России используются недостаточно. Пациенты поздно обращаются за помощью, а у медицинских работников отсутствует соответствующая нефрологическая настороженность.
Медицинским работникам следует проявлять настороженность, относительно заболеваний почек, и делать все возможное для их раннего выявления.
Своевременное начало лечения позволяет предотвратить прогрессирование заболевания у 30-50% больных.
Выявление хронической болезни почек на ранних стадиях, предотвращение развития осложнений и смертности пациентов является актуальной задачей, и входит в задачи, проводимой в настоящее время по приказу Министерства здравоохранения Российской Федерации №1006н от 06 декабря 2012 года диспансеризации определенных групп взрослого наблюдения.
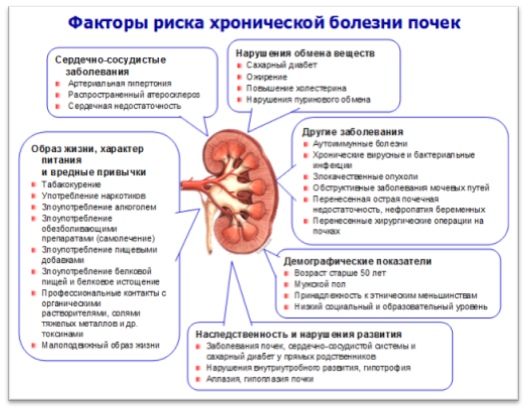
Факторы риска ХБП могут быть выявлены в ходе первого этапа диспансеризации и включают:
- сахарный диабет;
- артериальную гипертонию;
- другие сердечно-сосудистые заболевания (ИБС, хроническая сердечная недостаточность, поражение периферических артерий и сосудов головного мозга);
- обструктивные заболевания мочевых путей (камни, аномалии мочевых путей, заболевания простаты, нейрогенный мочевой пузырь);
- аутоиммунные и инфекционные системные заболевания (системная красная волчанка, васкулиты, ревматоидный артрит, подострый инфекционный эндокардит, HBV-, HCV-, ВИЧ-инфекция);
- болезни нервной системы и суставов, требующие регулярного приема анальгетиков и нестероидных противовоспалительных препаратов (не менее 1 дозы в неделю или 4 доз в месяц);
- случаи терминальной почечной недостаточности или наследственные заболевания почек в семейном анамнезе;
- острая почечная недостаточность или нефропатия беременных в анамнезе жизни;
- случайное выявление гематурии или протеинурии, изменений в почках по данным УЗИ в прошлом.
Гиперлипидемия, ожирение, возраст старше 50 лет, курение, пагубное потребление алкоголя являются признанными факторами риска развития ХБП.
Таким образом, для выявления ХБП решающее значение имеют не жалобы, которые являются неспецифичными и могут полностью отсутствовать, а исследование анамнеза жизни, семейного и фармакологического анамнеза и выявление факторов риска развития заболевания.
Для населения, входящего в группы риска развития заболеваний почек, разработаны методы нефропротективной терапии, раннее начало которой является крайне важным, а также рекомендуются простые и эффективные меры, направленные на изменение образа жизни:
- Отказ от курения.
- Ограничение потребления соли < 5 г/сутки и белка до 0,6-0,8 г/кг;
- Строгий контроль АД (< 130/80 мм рт. ст.).
- Максимально раннее назначение ингибиторов АПФ и/или блокаторов ангиотензиновых рецепторов.
- Коррекция анемии.
- Коррекция нарушений фосфорно-кальциевого обмена.
Лица, имеющие высокий риск развития ХБП и умеренный комбинированный риск развития ХБП и сердечно-сосудистых осложнений, должны, согласно приказу Министерства здравоохранения Российской федерации №1344н «Об утверждении порядка проведения диспансерного наблюдения» от 21 декабря 2012 года, находиться на диспансерном наблюдении участкового терапевта.
Указанные меры направлены на повышение доступности и качества медицинской помощи пациентам с заболеваниями почек, а также на уменьшение частоты развития у них осложнений со стороны органов сердечно-сосудистой системы, что, в конечном итоге, должно привести к снижению смертности населения.

Международное общество нефрологов предлагает соблюдать 8 «золотых» правил, которые помогают снизить риск развития заболеваний почек:
1. Ведите активный образ жизни. Регулярная физическая нагрузка помогает снизить риск развития заболеваний почек.
2. Контролируйте уровень сахара в крови. Примерно у половины людей, страдающих сахарным диабетом, развивается ХБП, поэтому таким пациентам следует регулярно, не реже одного раза в год, проходить обследование почек.
3. Контролируйте артериальное давление (< 130/80 мм.рт.ст.). Гипертензия является наиболее частой причиной поражения почек.
4. Контролируйте массу тела. Постарайтесь снизить количество употребляемой соли < 5 г/сутки и белка до 0,6-0,8 г/кг.
5. Пейте не менее 1-1,5 литра воды в день. Не заменяйте воду соками или сладкими газированными напитками. Употребление достаточного количества воды снижает риск образования камней в почках.
6. Не курите. Никотин снижает кровоток в почках, что ведет к снижению их функции. Кроме этого, курение значительно повышает риск развития рака почки.
7. Не принимайте лекарственные препараты без назначения врача. Многие из них обладают нефротоксическим побочным действием.
8. Регулярно проходите обследование почек, если у вас имеется один или более факторов риска, таких как:
· сахарный диабет,
· артериальная гипертензия,
· избыточный вес,
· Вы или кто-либо из членов вашей семьи страдает от заболевания почек.